![]()
- 2026年1月 (2)
- 2025年12月 (1)
- 2025年11月 (1)
- 2025年10月 (1)
- 2025年9月 (1)
- 2025年8月 (2)
- 2025年7月 (1)
- 2025年6月 (1)
- 2025年5月 (2)
- 2025年4月 (1)
- 2025年3月 (2)
- 2025年2月 (1)
- 2025年1月 (2)
- 2024年12月 (1)
- 2024年11月 (1)
- 2024年10月 (2)
- 2024年9月 (2)
- 2024年8月 (2)
- 2024年7月 (1)
- 2024年6月 (2)
- 2024年5月 (1)
- 2024年4月 (1)
- 2024年3月 (1)
- 2024年2月 (1)
- 2024年1月 (2)
- 2023年12月 (1)
- 2023年11月 (1)
- 2023年10月 (1)
- 2023年9月 (3)
- 2023年8月 (2)
- 2023年7月 (2)
- 2023年6月 (2)
- 2023年5月 (2)
- 2023年4月 (1)
- 2023年3月 (1)
- 2023年2月 (2)
- 2023年1月 (3)
- 2022年12月 (2)
- 2022年11月 (3)
- 2022年10月 (2)
- 2022年9月 (3)
- 2022年8月 (3)
- 2022年7月 (2)
- 2022年6月 (4)
- 2022年5月 (2)
- 2022年4月 (2)
- 2022年3月 (5)
- 2022年2月 (2)
- 2022年1月 (2)
- 2021年12月 (3)
- 2021年11月 (3)
- 2021年10月 (3)
- 2021年9月 (4)
- 2021年8月 (3)
- 2021年7月 (4)
- 2021年6月 (2)
- 2021年5月 (4)
- 2021年4月 (4)
- 2021年3月 (4)
- 2021年2月 (4)
- 2021年1月 (4)
- 2020年12月 (5)
- 2020年11月 (5)
- 2020年10月 (5)
- 2020年9月 (6)
- 2020年8月 (5)
- 2020年7月 (4)
- 2020年6月 (6)
- 2020年5月 (5)
- 2020年4月 (4)
- 2020年3月 (5)
- 2020年2月 (3)
- 2020年1月 (4)
- 2019年12月 (3)
- 2019年11月 (4)
- 2019年10月 (5)
- 2019年9月 (5)
- 2019年8月 (5)
- 2019年7月 (5)
- 2019年6月 (5)
- 2019年5月 (7)
- 2019年4月 (6)
- 2019年3月 (6)
- 2019年2月 (5)
- 2019年1月 (5)
- 2018年12月 (6)
- 2018年11月 (7)
- 2018年10月 (7)
- 2018年9月 (6)
- 2018年8月 (7)
- 2018年7月 (7)
- 2018年6月 (8)
- 2018年5月 (9)
- 2018年4月 (8)
- 2018年3月 (9)
- 2018年2月 (9)
- 2018年1月 (8)
- 2017年12月 (9)
- 2017年11月 (10)
- 2017年10月 (10)
- 2017年9月 (7)
- 2017年8月 (11)
- 2017年7月 (11)
- 2017年6月 (12)
- 2017年5月 (11)
- 2017年4月 (11)
- 2017年3月 (10)
- 2017年2月 (9)
- 2017年1月 (7)
- 2016年12月 (4)
- 2016年11月 (4)
- 2016年10月 (3)
- 2016年9月 (5)
- 2016年8月 (6)
- 2016年7月 (3)
- 2016年6月 (6)
- 2016年5月 (4)
- 2014年3月 (1)
- 2013年6月 (1)
- 2013年4月 (1)
- 2013年2月 (1)
- 2012年11月 (1)
- 2012年10月 (1)
- 2012年6月 (1)
- 2012年5月 (1)
![]()
9:00 ~12:30 |
14:30 ~18:30 |
|
月 |
||
火 |
||
水 |
||
木 |
||
金 |
||
土 |
||
日/祝 |
診察日
休診
の診察時間は14:00~15:00です。
もぐらタイムズ
熊本の耳鼻咽喉科トップ > もぐらタイムズ

医療系のお話の記事一覧
前回からの流れでアレルギーのお話です。
『経皮感作』という言葉、私も少し前から色んな文献などで目にすることが多くなりました。
読んで字のごとく『皮膚を経て感作する』という意味ですが、まず『感作』とは?
簡単に言うと、様々な食物やハウスダストなどに対して免疫が働きアレルギーを起こすようになってしまうことです。
つまり『経皮感作』とは『皮膚を経てアレルギーになる』ということです。
なぜこんなことがわかってきたのか?
もともと食物アレルギーは腸管からの感作で発症すると考えられていました。
しかし、小麦成分が入った石鹸を使用した方々が小麦アレルギーを発症し大きな問題になりました。
他にもピーナッツオイルを含んだ製品をスキンケアの為に使用していた方々がピーナッツアレルギーを発症したという報告もあります。
こういった流れから『皮膚を経たアレルギー』というものに対する研究が進んできたようです。
皮膚が正常であれば角質に守られアレルギーの原因となるような物質が入り込む隙間はありません。
しかし、皮膚に傷があったり、湿疹があったりすると異物が入り込んでしまいアレルギーが成立する原因となってしまうようです。
特に乳児期にアトピー性皮膚炎があると、食物アレルギー、さらにアレルギー性鼻炎、気管支喘息というアレルギー関連の病気を次々と合併してしまうことがありこれを『アレルギーマーチ』と呼びます。
アトピーがあっても次のアレルギーを起こさないように、皮膚を良い状態に保つことが重要そうですね。
もちろん、アレルギー全てが皮膚を介して起こっているわけではないはずですし、環境や遺伝的要因もあると思います。
しかし、スキンケアがアレルギーの予防手段として重要であると考えて良さそうです。
スキンケアの具体的な方法などは皮膚科や小児科のアレルギーに詳しい医師の方々にお任せします(^-^;
ただ、こういうアレルギー等に詳しい医師の話を聞くと、まずは『保湿』というキーワードがだいたい出てきます。
保湿剤だけでもアトピー性皮膚炎の発症を予防できるという報告もあります。
やっぱりアレルギーは『鼻だけ』『皮膚だけ』ではなく、全身のことをしっかり考えて上手くケアしなきゃいかんですね(^^)/
前々回もインフルエンザ治療薬についてのお話でしたが、今回も。
『イナビル吸入懸濁用160mgセット』というのが発売されました。
もともとイナビル(ラニナミビル)は1回吸入するだけで治療が完了するインフルエンザのお薬です。
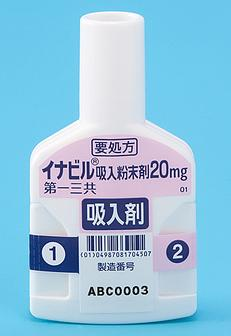
こんなのです。
10歳以上はこれを2本、10歳未満は1本吸入すれば治療完了!
個人的には結構好きなお薬ですが、問題点がひとつ。
しっかりと吸入しないといけないということ。
しかもチャンスは1回です。
小さなお子さんや、ご高齢の方などはしっかり吸入できるか確認できるキットがありますので、それを使って確認してから処方するようにしています。
特に小さなお子さんは苦いタミフルを5日間飲むかどうか、1回の吸入で終わるかになりますので結構大事(^-^;
(もちろん、症状が軽ければ何もお薬を使用しないという選択もします)
で、今回新発売になったイナビル。
この吸入の問題を解決しようと作られたものだと思います。
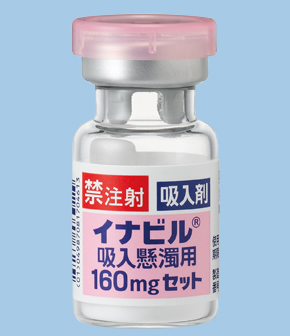
こんな感じ。
直接飲むわけではないです(^-^;
これまでのイナビルと同様、吸入するのですが、その吸入方法が違います。
耳鼻科でネブライザーといって霧状のお薬をのどや鼻に吸わされた経験のある方は多いと思います。
そんな感じです。

こんなマスクがセットになっていて、お薬を霧状に噴射する機械に接続して吸入します。
つまり自分で頑張って吸い込む必要がないということです。
このお薬で気になることは、吸入の時間が10分ほどかかるらしいということ。
高熱があってきつがっているお子さんが10分間もじっと吸入できるか?ということですね。
あと、使用する機械は『ジェット式』というネブライザーが推奨されています。
耳鼻科では何人も並んでネブライザーするような場所が多いと思いますが、インフルエンザの方と他の患者さんに並んでネブライザーしていただくわけにはいかないです(^-^;
実際にどういった使用感なのかもまだ不明の部分もあります。
吸入が嫌で暴れちゃったら意味ないですしね(^^;)
というわけで、当院では新しいジェット式ネブライザーをこの薬用に導入するかも含めてまだ検討中です。
Posted:2019.10.21 | Category: 医療系のお話
最近患者さんとの会話で聞いたコトを3つ挙げてみます。
どれもなかなかのインパクトでした。
(全て伝聞なので、正確ではない可能性もありますm(__)m)
・『軽い溶連菌と言われました』
軽い(^-^;?
症状が軽いのか、所見が軽いのかよくわからん。
そしてお薬手帳には『ワイドシリン3日分』。
軽いから処方も短めということでしょうか...?
実際にちゃんと溶連菌の検査を行ったかどうかも定かではないですが(^-^;
・『小学校でRSウィルスが流行ってます』
これもなかなかのインパクト。
RSウィルスについて、詳しくは⇓のブログをどうぞ。
(⇒2017年10月10日のブログ『RSウィルス』)
RSウィルスの検査は基本的に1歳未満のお子さんが保険適応です。
重症の場合や、基礎疾患がある場合はその限りではないのですが、
流石に小学生に検査することはないと思う...
一体どこで診断されたのでしょうか(・_・;)
・『耳鼻科だから咳は診ないと言われました』
いやいやいやいや。耳鼻科って咳症状の患者さんめっちゃ多いですよ。
鼻やのどは咳の原因として多いですし、小さなお子さんで鼻水、咳はセットのようなものですしね。
アレルギーも関係するので、喘息もちの方も多いです。
その耳鼻科、耳だけに特化してるとかかな?
でもそこまではっきり言うなんて、逆に凄い(^^;)
最初にも書きましたが、伝え聞いただけなので、正確ではない可能性があります(^-^;
でも本当だったら...う~ん。
既に流行の兆しが見えだした今年のインフルエンザ。
インフルエンザの治療に関してはこれまでも何度も書いていますが、ゾフルーザ(バロキサビル)というお薬があります。
去年『1回内服だけでOK』という触れ込みで爆発的に広がり、去年インフルエンザ治療薬で最も使用されました。
私自身も他の治療薬と比べてメリットがあり、希望も含めて相談して処方しておりました。
インフルエンザとゾフルーザの色々については過去のブログを読んでいただければ
⇒2019年1月8日のブログ『ゾフルーザどうでしょう』
⇒2019年1月31日のブログ『インフルエンザ報道あれこれ』
ゾフルーザは特に、体重10~20kgのお子さんで錠剤が飲める子には苦いタミフルを5日も飲まずに済んで良いお薬だと思っていたのですが...
予想以上に耐性ウィルスの問題が大きいようです。
特に12歳未満のお子さんで耐性ウィルスが検出されており、日本感染症学会が『慎重に投与を検討する』という提言を出しました。
以前も書きましたが、ゾフルーザの耐性ウィルスについては発売前から懸念がありました。
それも含めてメリットデメリットを比べて使用してきましたが、どうやら予想以上のようで。
ゾフルーザは予防投与についての申請も進めているようですが、いずれにせよ使用は慎重にしていくべきだと考えています。
(予防投与自体がかなり限定的な使い方ですが)
まぁ正直去年は急激に使われ過ぎましたよね~(^-^;
Posted:2019.09.17 | Category: 医療系のお話
昨日、とある熊本の耳鼻科の医師と話をする機会があったのですが、すでにインフルエンザが流行ってきている地域があるようです。
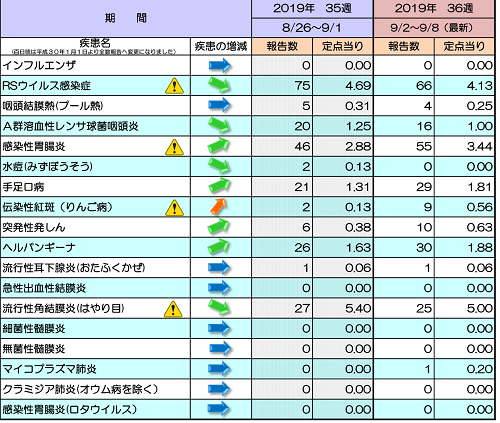
熊本市HPより
まだ市内ではインフルエンザの報告はないようですが...
県内の情報では10数人報告があるようです。
ニュースでも言われていますが、今年はインフルエンザ流行が早いようです。
逆に夏風邪(ヘルパンギーナ、手足口病、プール熱)は最近かなり少なくなりました。
そのかわり、今月になってよく聞くことが多いのがRSウィルス感染。
基本的には1歳未満のお子さんで問題になることが多い病気ですね。
RSウィルスに関しては以前に書いたので、ご参照ください。
(⇒2017年10月10日のブログ『RSウィルス』)
そしてじわじわ増えてきたのが、アレルギー。
ハウスダスト、ダニアレルギーが秋ごろから悪化することが多いのはこのブログでもよく書いてますが、そろそろその時期のようです。
また、ブタクサ花粉症も徐々に症状がでている方もいそうです。
やはり症状が軽いうちから治療を開始した方が治療の効果も早いですので、早めの受診をお勧めします(^^)
前回ショック(特にアナフィラキシー)について書きました。
最後に『エピペン』という医薬品のことについて少し書きましたので、その続きです(^^)
前回書いたようにアナフィラキシーショックの治療にはアドレナリン(エピネフリン)を使用します。
しかし、アナフィラキシーショックは本当にあっという間に進行しますので、救急車を呼んで病院に搬送されてるまでの間に手遅れになってしまう可能性もあるわけです。
そこで、アナフィラキシーショックを繰り返したり、リスクの高い方に処方するのが『エピペン』です。
(アレルギーがあるからと誰にでも処方するものではありません)

(これは練習用の見本です)
簡単に言うとアドレナリンを自分で注射するためのものです。
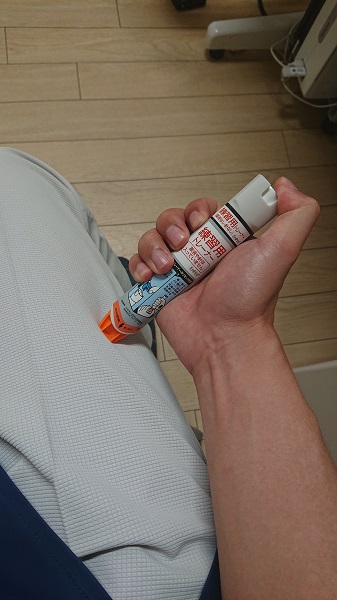
こんな感じで
青色の安全キャップを外して、太ももの前外側にガチっと打つだけです。
エピペンは一回使用すると、もう針が出ないような仕組みになっているので、追加投与はできません。
あくまでも『症状の進行を一時的に緩和し、ショックを防ぐための補助治療剤』という位置づけです。
なので、打ったら安心というわけではありません。
エピペンで時間稼ぎして、その間にしっかりとした治療を受けるためのものです。
話は変わりますが、自分で針を刺すっているのはなかなか勇気のいる行為ですよね。
実際にエピペンを使用するようなときは、痛みはあまり気にならないのかもしれませんが...どのくらい痛いんでしょう(^^;)
1回に出る薬液の量は0.3mlですのでそんなに太い針じゃないはず...と思って調べてみたら針の太さは『22G(ゲージ)』らしいです。
ちなみに成人用の0.3mgの場合、針は15mmあるらしい。
(0.15mgだと1.3cm)
意外と太いですね。
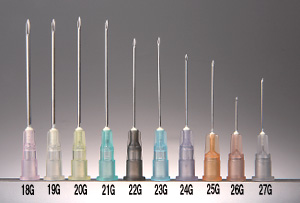
真ん中の黒いのが22Gです。
普通に採血とかでも使う太さですね。
エピペンを使用するような緊急事態ではズボンを脱がす時間もありませんので、そのまま打ちます。
なのである程度針も頑丈な必要があるのでしょう。
勤務医時代は22Gを『黒針(くろばり)』と呼んでました。ちなみに18Gは『ピンク針(ぴんくしん)』。
いまでもそんな呼び方するのかな?
話がずれてきてしまいましたが、エピペンはweb上で講習を受けて登録した医師しか処方できません。
私もだいぶ前に登録しましたが、あまり処方することは多くありません。
エピペンには使用期限もあり、切れると新しく処方が必要になりますので、どうぞご相談ください。
『ショック』と聞いてどういう意味を思い浮かべますか?
・びっくりした状態
・強い衝撃を受けた状態
・Youはshock!!
などが一般的かと思います。
(3つ目は一般的ではないかも(^^;))
しかし、医学的には違う意味があります。
医学的には『急性循環不全』という状態を指す言葉になります。
では、循環不全とは?
簡単に言うと、血液が十分に供給されない状態で、その結果様々な臓器の機能が落ち生命の危機をもたらします。
(細かい話はだいぶ端折ってます)
『アナフィラキシーショック』という言葉は有名かと思いますが、これはアレルギーが原因の『ショック』。
他にも原因により心原性ショック、閉塞性ショック、低用量性ショックなど色々あります。
耳鼻咽喉科で関わることが多いのはアレルギーによる『アナフィラキシーショック』でしょうか。
もしくは感染による『感染性ショック』、出血による『低用量性ショック』くらいですかね。
アナフィラキシーショックについて少し書きます。
アナフィラキシーショックは感染性ショックと同じ『血液分布異常性ショック』に分類されます。
色んな原因によるアレルギー反応によって、血管が拡張してしまいます。さらに血液中の水分が血管の外に漏れ出るようになり、相対的に血管の内容量が減少してしまい様々な症状を起こします。
典型的な症状としては、息切れ、呼吸苦、蕁麻疹、かゆみ、皮膚が赤くなる、意識が遠くなる...などなど
日本ではアナフィラキシーで年間50人ほど亡くなっています。
その原因で多いのは、『蜂に刺された』ことによるアナフィラキシー、そして薬物のアレルギーです。
食べ物でもアナフィラキシーを起こすことがありますが、薬物や蜂毒に比べると症状の出現がゆっくりなので、生命に関わることは多くないようです。
ショックの治療はもちろん原因によって異なります。
同じくアナフィラキシーショックの治療について書きます。
軽度のアナフィラキシーの場合(ショック状態までなっていない時)、血圧や呼吸状態が安定していれば抗ヒスタミン薬(アレルギーの薬)やステロイド剤、気管支拡張剤などで様子をみることもあります。
血圧の低下、意識障害などを伴うショック状態の場合はバイタル等を確認し速やかにアドレナリン(エピネフリン)を投与します。
アドレナリンは副腎から分泌されるホルモンの一種ですが、血圧を上げ、心拍数を増やし、気管支拡張も促進します。
アナフィラキシーは急激に症状が進みますので、治療は迅速に行わなくてはなりません。
なので、アナフィラキシーを繰り返すなどリスクの高い患者さんには『エピペン』という自分でアドレナリンを注射する医薬品を処方することがあります。
『エピペン』のお話はまた次回(^^)
熊本市の耳鼻咽喉科 たかむら耳鼻咽喉科
〒862-0926 熊本市東区保田窪5丁目10-26 ■診療時間 ●月~火・木~金/9:00-12:30 14:30-18:30 ●水曜日/9:00-12:30 ●土曜日/9:00-12:30 14:00-15:00 ■休診日 日曜・祝祭日
〒862-0926 熊本市東区保田窪5丁目10-26 ■診療時間 ●月~火・木~金/9:00-12:30 14:30-18:30 ●水曜日/9:00-12:30 ●土曜日/9:00-12:30 14:00-15:00 ■休診日 日曜・祝祭日