![]()
- 2022年6月 (2)
- 2022年5月 (2)
- 2022年4月 (2)
- 2022年3月 (5)
- 2022年2月 (2)
- 2022年1月 (2)
- 2021年12月 (3)
- 2021年11月 (3)
- 2021年10月 (3)
- 2021年9月 (4)
- 2021年8月 (3)
- 2021年7月 (4)
- 2021年6月 (2)
- 2021年5月 (4)
- 2021年4月 (4)
- 2021年3月 (4)
- 2021年2月 (4)
- 2021年1月 (4)
- 2020年12月 (5)
- 2020年11月 (5)
- 2020年10月 (5)
- 2020年9月 (6)
- 2020年8月 (5)
- 2020年7月 (4)
- 2020年6月 (6)
- 2020年5月 (5)
- 2020年4月 (4)
- 2020年3月 (5)
- 2020年2月 (3)
- 2020年1月 (4)
- 2019年12月 (3)
- 2019年11月 (4)
- 2019年10月 (5)
- 2019年9月 (5)
- 2019年8月 (5)
- 2019年7月 (5)
- 2019年6月 (5)
- 2019年5月 (7)
- 2019年4月 (6)
- 2019年3月 (6)
- 2019年2月 (5)
- 2019年1月 (5)
- 2018年12月 (6)
- 2018年11月 (7)
- 2018年10月 (7)
- 2018年9月 (6)
- 2018年8月 (7)
- 2018年7月 (7)
- 2018年6月 (8)
- 2018年5月 (9)
- 2018年4月 (8)
- 2018年3月 (9)
- 2018年2月 (9)
- 2018年1月 (8)
- 2017年12月 (9)
- 2017年11月 (10)
- 2017年10月 (10)
- 2017年9月 (7)
- 2017年8月 (11)
- 2017年7月 (11)
- 2017年6月 (12)
- 2017年5月 (11)
- 2017年4月 (11)
- 2017年3月 (10)
- 2017年2月 (9)
- 2017年1月 (7)
- 2016年12月 (4)
- 2016年11月 (4)
- 2016年10月 (3)
- 2016年9月 (5)
- 2016年8月 (6)
- 2016年7月 (3)
- 2016年6月 (6)
- 2016年5月 (4)
- 2014年3月 (1)
- 2013年6月 (1)
- 2013年4月 (1)
- 2013年2月 (1)
- 2012年11月 (1)
- 2012年10月 (1)
- 2012年6月 (1)
- 2012年5月 (1)
![]()
9:00 ~12:30 |
14:30 ~18:30 |
|
月 |
||
火 |
||
水 |
||
木 |
||
金 |
||
土 |
||
日/祝 |
診察日
休診
の診察時間は14:00~15:00です。
もぐらタイムズ
熊本の耳鼻咽喉科トップ > もぐらタイムズ

耳の記事一覧
まだまだ花粉症の時期ですが、違うお話を。
題名通り『カビ』の話です。
あの食べ物に生えてくる『カビ』です。
かびるんるんの『カビ』です。アンパンマンの力が出なくなっちゃうやつです((+_+))
耳鼻咽喉科ではカビと関わることが多いのです。
『耳』『鼻』『のど』全部カビが出てくることがあります。
医学的には『真菌症』と言います。
特に多い病気についてそれぞれ説明していきましょう。
・『耳のカビ』
最も多いのは耳の中にカビが生える『外耳道真菌症』です。
特に耳掃除のし過ぎで耳の穴を傷つけ、そこにカビがついてしまうことが多いです。
また、抗生剤やステロイドを使用した後や、耳の手術後、糖尿病などがあるとカビはつきやすくなります。
症状としては痒みが強いことが多く、耳の痛みや耳だれが出ることもあります。
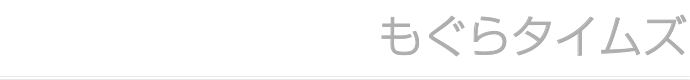
耳の中を見ると、こんな感じで白いポワポワしたものや、黒いカビを発見できます。
耳だれが多いとこんな感じに見えないこともあり、菌の検査で検出されてわかることもあります。
原因となる真菌で多いのはアスペルギルスやカンジダと呼ばれる真菌です。
治療で最も大事なことは耳の中のカビをしっかり掃除することです。
ただし、これは自分でしないでくださいm(__)m
耳鼻科医が顕微鏡を見ながらしっかり掃除することが重要です。しっかり掃除した後に抗真菌薬を耳に入れたり、塗るのが一般的です。
抗真菌薬というのはもちろんカビを退治するお薬です。
細菌に対する抗生剤みたいなものですね。
抗真菌薬にも飲み薬があるのですが、外耳道真菌症に使うことはあまりありません。
耳の真菌症の多くは耳の穴の皮膚だけに留まります。
鼓膜に穴をあけて、耳の奥まで侵入していくようなことはほとんどありません。
皮膚よりも深いところまで真菌が入り込んでいくことも稀なので、塗り薬で十分なことがほとんどなのです。
というわけで、やっぱり耳掃除のし過ぎには注意が必要です。
耳⇒鼻⇒のど という感じでカビの話を続けていきます(^^)/
3回連続聴力検査のお話。
今回は『語音聴力検査』という検査についてです。
簡単に言うと、『言葉の聞き分けの検査』です。

こういう表を使用します。
表にあるような『ア』『キ』『シ』など単音節を聞いて正しく聞き取れるか、その正答率(語音明瞭度)を計算します。
例えば
60dBの大きさでは正答率が50%
70dBなら正答率70%
80dBで80%
90dBで75%
と言う風に音の大きさを変えて、左右別々に検査します。
この場合、最高語音明瞭度は80dBの80%となります。
簡単に言うと、この方の場合は80dBの音の大きさが一番聞き取りやすいということになります。
では、この検査は何の役に立つのか?
なんといっても『補聴器』を調整する時に重要です。
『音としては聞き取れるけど、何と言っているかわからない』
こういった訴えの患者さんは非常に多いです。
(聴覚情報処理障害(APD Auditory processing disorders)という病気もちょっと前から注目されてたりします。)
補聴器自体には『音を大きくする機能』はありますが、『音の聞き分けを良くする機能』はありません。
ではどうするか?
補聴器を使って、最も聞き分けられる大きさに音を大きくするわけです。
上に書いたような80dBの音の大きさで最も聞き分けができていれば、そこまで音を大きくすればいい。
ただし、残念なことに音をどれだけ大きくしても語音明瞭度が低い、聞き分けられない方もいます。
この場合は補聴器を使用してもあまり効果が見込めません。
(音を聞くだけなら役に立ちますが、会話などをしやすくするのは困難です)
ちなみに、この語音明瞭度が両側50%以下の場合、聴覚障害として身体障害者4級の認定を受けることができます。
そういった意味でも大事な検査。
この検査も全てを機械任せにはできないので、人手も時間もちょっとかかりますが(^-^;
前回に引き続き聴力検査のお話。
タイトルの通りなのですが、聴力検査には上手・下手があります。
音を『ピー』っと鳴らすだけだと思われがちですが、様々な知識も技術も必要な検査なのです(@_@)
特に難しいのが『マスキング』という作業です。
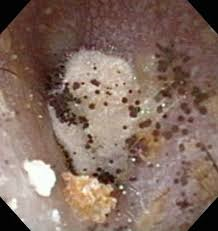
前回も出しました私の聴力検査結果です。
一番下に『マスキングノイズレベル』という欄があります。
(ちょっと見切れちゃってますけど(^-^;)
例えばこの場合、右の聴力が落ちています。
右の聴力検査を行う場合、右耳に大きな音を聞かせなければなりませんが、そうすると左の耳から聞こえてしまうことがあるんです。
(これをクロスヒアリングと呼びます)
その為、左耳から聞こえないようにノイズを流す必要があり、これを『マスキング』と言います。
このマスキング、大きくしすぎてもダメ、小さすぎてもダメ。
これが上手にできていないと、結果が実際よりも良く出ることが結構あります。
つまり、難聴が見逃されることがあるわけです。
それから、最近の聴力検査の機械には『自動で検査する』機能がほとんどついています。
ただ、この自動検査が時々正確に検査できてないことがあるんです(・_・;)
(メーカーには申し訳ないですが)
聴力が正常の方の検査では全く問題ないと思います。
問題なのは、難聴がある方や、検査を上手にできない場合です。
手動で検査する場合は本人に聞こえ具合を確認しながらマスキングも何度も調整して検査しますが、機械にはそんなことできません。
特にお子さんや高齢の方の場合に正確じゃない場合が多いです。
例えば突発性難聴などの急いで治療をしなくてはならない難聴の場合、こういった形で難聴が見逃されてしまうと、治療できる難聴が治療されずに放置されることになります。
最近、他の病院でこういった形で難聴が見逃されていた患者さんが何人もいました(*_*;
手動で聴力検査をすると検査の為の人員も必要になってしまうので、自動検査はありがたいのですが...
もっと良い聴力検査機械が開発されないかなぁ...
今回は聴力検査のお話。
ほとんどの皆さんが経験したことがあると思います。
『ピー』って音が鳴ったら手元のボタンを押す検査です。
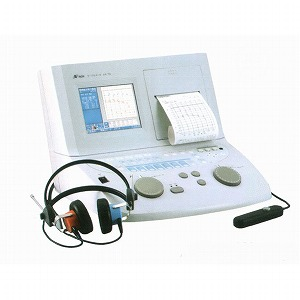
こういった機械を使います。
正確には耳鼻科で行うような聴力検査は『標準純音聴力検査』と言います。
で、その結果はこちら

ちなみにこれ、私の聴力検査結果です。
昨年2月に低音障害型突発性難聴になった時のもの(^-^;
(2017年2月25日のブログ⇒『突発性難聴になった耳鼻科医日記』)
まず簡単に聴力検査結果の見方を説明します。
〇がついている線が右耳
×がついている点線が左耳の聴力(気導聴力)です。
(カラーの場合は右は赤色、左は青色になります。)
横軸に125、250、500、1000、2000、4000、8000と数字が並んでますが、これは音の高さです。
単位はHz(ヘルツ)で、数字が小さい方が"低い音"、数字が大きい方が"高い音"になります。
縦軸には-10~110まで数字が並んでいて、こちらは音の大きさになります。
単位はdB(デシベル)です。数字が大きい方が"大きな音"になります。
さらに、【 】こんな感じの印がありますね。
【 これは右耳、
】これは左耳の骨導聴力を示しています。
骨導聴力とは、骨を通じて音を感じる聴力のことです。
対して気導聴力とは空気の振動によって鼓膜が震えて音を感じる聴力です。
骨導聴力が悪くなっている場合は"感音難聴"と言います。簡単に言うと"聞こえを感じる神経自体"がダメージを受けている状態です。
(突発性難聴、加齢による難聴など)
気導聴力のみが悪くなっている場合は"伝音難聴"と言います。基本的には"聞こえを感じる神経までに"異常がある場合です。
(中耳炎など)
前置きが長くなりましたが、聴力検査の結果を読んでみます。
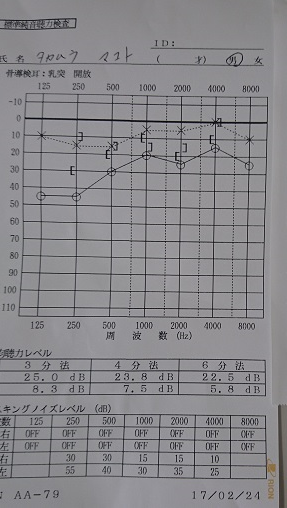
〇のついた線が低い音の方で落ちていますね。
右耳の低音が悪くなっているということです。
さらに【 も低音部分が落ちています。
よって右の低音部分の感音難聴です。
結果、経過などを考慮して診断は『低音障害型突発性難聴』となりました。
(その後、ちゃんと治りました(^-^;)
なぜ急に聴力検査の話をしだしたのか...
長くなったのでそれは次回(^^)/

ちょっと前の話になりますが、『小児急性中耳炎診療ガイドライン』が改訂になり2018年版となりました。
2013年版から5年ぶりの改訂となりましたが、あまり変わってない印象です(^-^;
その中で大きな変更点としては
①ガイドラインの使用を耳鼻医から小児急性中耳炎に携わるすべての医師へ広げた。
例えば重症の急性中耳炎ではこれまでのガイドラインだと『鼓膜切開+抗生剤投与』と書いてあったのですが、今回から『鼓膜切開が可能な環境では実施を考慮する』という風に追記がされました。
つまり耳鼻科医以外の鼓膜切開ができない医師にも使いやすいガイドラインにしたわけです。
②治療を開始して改善があったかどうかの判断について
これまでは『抗生剤投与3日後』だったのが、今回は『抗生剤投与3~5日後』と幅が広がりました。
まぁ抗生剤が必要な急性中耳炎で3日間だけの投与で終了することは少ないですし、実際の現場では必ず3日後に効果を判定するということはないでしょうから。妥当な変更でしょう。
ちなみに、使用する抗生剤は変更ありません。
軽症ではまず『アモキシシリン(ワイドシリンなど)』。
中等症や軽症でもアモキシシリンで効果が薄い場合は『アモキシシリン高容量投与』、『クラブラン酸カリウム・アモキシシリン合剤(クラバモックス)』、『セフジトレンピボキシル(メイアクト)』。
それらで効果がない場合や、重症の場合は『セフジトレンピボキシル高容量投与』、『トスフロキサシン(オゼックス)』、『テビペネムピボキシル(オラペネム)』。
結論
今回のガイドライン変更によって治療が大きく変わることはないと思います。特に耳鼻科医は。
ちなみに、ガイドラインはあくまでも『おおまかな』指針であって、患者さん個人個人によって治療の仕方は変わりますから100%守る必要なんてありません。
しかし明らかに逸脱しすぎている場合はやはりおかしいです。
例えば、この前生後4か月くらいの子どもに対してトスフロキサシン(オゼックス)を1週間いきなり処方してる病院がありました。熱もなく、機嫌も悪くない軽度の中耳炎だけなのに(-.-)
ガイドライン通りに治療を考えると、まずは抗生剤を使わずに経過を見るレベルです。
ガイドラインという『基本』を全く無視するのは問題外ですが、患者さん個人個人に合わせた『応用』も必要になるのが実際の臨床現場。
中耳炎に限らず、ガイドラインは上手に使うことが大事ですね(^^)/
毎年恒例3月3日は一般的にはひな祭り。
耳鼻科的には『耳の日』。
耳の話題でも書こうと思ったのですが、すでに2月22日『ネコの日』に合わせてちょっと書いちゃってます(^-^;
(⇒2月22日の記事『ネコの日記念日』)
無理矢理なにか耳の話題はないかと日本耳鼻咽喉科学会の雑誌を読んでいると一つだけ、耳鳴りをきっかけに血管の異常が発見されたという症例報告を発見。
特に『拍動性耳鳴』で血管の異常が発見されることがあります。
『拍動性耳鳴』とは、耳鳴りでも『シュッシュッ』とか『ザーザー』など、まさに心臓の鼓動のようなリズムの音が聞こえる状態です。
耳の周りにも血管はたくさんあるので、誰でも聞こえてもおかしくないのですが、特に血流が増えたり、血管が細くなって血の流れが速くなってしまったりするとその音が聞こえてしまうことがあります。
拍動性耳鳴は耳鳴りの中で10~15%程度なので、そこまで多くはないのですが
特に頸部の血管を圧迫したり、首の運動で耳鳴りに変化があれば血管の異常による耳鳴りの可能性が高くなります。
動脈硬化、動脈瘤などの病気が隠れていることがありますので、十分注意が必要です。
耳鳴りも本当に様々な原因から生じますので、非常に難しい分野です。
一番多いのは難聴が進行したことが原因の耳鳴ですが、原因がわからないことも多く、治療に難渋することも多いです。
"いちおう"耳鳴りに対して使われるお薬もあるのですが、なかなか効果に乏しいことが多いのも事実
そのため簡単に『耳鳴りは治らない』とか『気にするな』とか言ってしまう医師が多いのも事実"(-""-)"
最近は耳鳴り補聴器や認知行動療法と言った治療法が広まってきて、治療法の選択肢は増えたと言ってもいいでしょう。
難しい治療であることは変わりないのですが...頑張ります(; ・`д・´)
中耳炎の子の親御さんから『プールは入っていいですか?』
この季節に非常に多い質問です(^-^)
中耳炎があると『絶対にプールはダメ!』という病院もあるようです。
中耳炎の具合によってはプールを控えた方が良い場合があることは事実で、その裁量は医師によって多少違いがあります。
以前にも軽く書いたかもしれませんが、プールに入ることが中耳炎の直接の原因になることはありません。
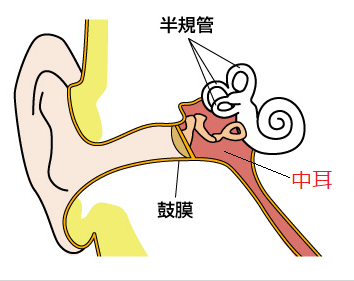
ただし、それは鼓膜に問題がないことが前提です。
鼓膜は完全防水仕様ですから耳に水が入っても中耳まで到達することはありえないわけです。
ただし、鼓膜切開の後や、鼓膜にチューブを入れたりして鼓膜に穴が開いている場合は別です。
プールのお水が中耳まで入っちゃいますので、耳栓をするなどの対応が必要になります。
また、急性中耳炎でお熱がある場合もプールは控えましょう。
(熱があってもプールに行かせるという親御さんは少ないでしょうが(^-^;)
例えば滲出性中耳炎のお子さんはたくさんいますが、プールに入るのは全く問題ないので、『全然問題ないですよ~』って感じで答えています。
ただし、プールの後に体を冷やしたりしてお鼻の調子が悪くなったりすると中耳炎にも良くないのでその点は注意していただいてます。
子どもからしたら症状もあまり強くない滲出性中耳炎で楽しいプールに行けないなんて悲しいことですから(:_;)
それにプールで運動することで良い面もあります。
『喘息にプールが良い』と言われることがありますが、これは埃の少ない環境で運動することで呼吸器系の機能が鍛えられ気道の過敏性が改善するということで勧められるわけです。
中耳炎の子どもはほとんどアレルギー性鼻炎があったりしてお鼻が悪いので、花粉や埃が多い場所で運動するより、プールで呼吸器系を鍛えたほうが良いはずです。
などなどの理由で中耳炎のお子さんにもプールを許可することがほとんどですが、炎症が強い時期や副鼻腔炎の状態が悪かったりすると数日プールを控えた方が良いことも多々ありますので、ご心配ならプールに行く前に一度受診してください(^^)/
熊本市の耳鼻咽喉科 たかむら耳鼻咽喉科
〒862-0926 熊本市東区保田窪5丁目10-26 ■診療時間 ●月~火・木~金/9:00-12:30 14:30-18:30 ●水曜日/9:00-12:30 ●土曜日/9:00-12:30 14:00-15:00 ■休診日 日曜・祝祭日
〒862-0926 熊本市東区保田窪5丁目10-26 ■診療時間 ●月~火・木~金/9:00-12:30 14:30-18:30 ●水曜日/9:00-12:30 ●土曜日/9:00-12:30 14:00-15:00 ■休診日 日曜・祝祭日